Table of Contents
Introducción
La enfermedad arterial periférica (EAP) es una importante manifestación de la arteriosclerosis sistémica. Es una de las afecciones más prevalentes que afecta a millones de personas en todo el mundo y es habitual su coexistencia con enfermedad vascular en otras localizaciones. Aproximadamente15-20% de los sujetos mayores de 70 años, si bien es probable que su prevalencia sea aún mayor si analizamos a los sujetos asintomáticos. El diagnóstico precoz es importante para poder mejorar la calidad de vida del paciente y evitar consecuencias graves a largo plazo reduciendo el riesgo de eventos secundarios mayores, como el infarto agudo de miocardio (IAM) o la embolia cerebral isquémica. En este blog, exploraremos qué es la EAP, sus síntomas, factores de riesgo, métodos de diagnóstico y opciones de tratamiento.
¿Qué es la Enfermedad Arterial Periférica (EAP)?
Enfermedad Arterial Periférica (EAP): Es una condición en la cual la aterosclerosis de las arterias, secundaria a la acumulación de placa por depósitos de grasa y colesterol, se estrechan o bloquean disminuyendo el suministro de sangre a las extremidades (generalmente las piernas) llevando a una reducción del flujo sanguíneo, causando dolor y otros problemas graves.En la práctica clínica se ha demostrado la afectación multisistémica de la enfermedad vascular y es frecuente comprobar la presencia de enfermedad coronaria o cerebrovascular en los pacientes con enfermedad vascular.
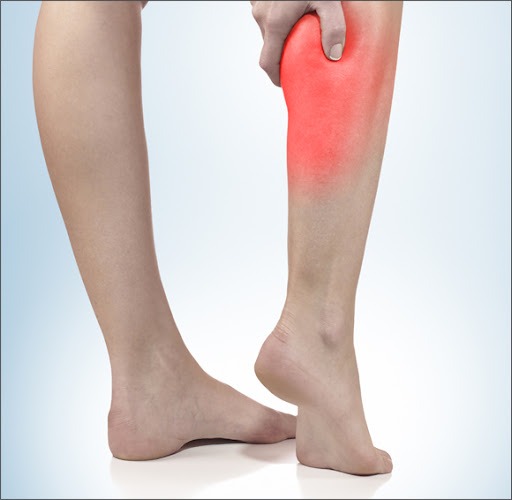
Síntomas de la Enfermedad Arterial Periférica
La enfermedad arterial periférica puede ser tanto sintomática como asintomática, su prevalencia es mayor en varones que en mujeres, sobre todo en la población más joven. En las edades muy avanzadas no existe diferencia en su prevalencia entre ambos grupos. Además, la prevalencia en los varones es mayor en los grados de afectación más severa.
Entre los síntomas de la enfermedad arterial periférica:
• Claudicación Intermitente: es un dolor punzante, tenso, opresivo y sensación de calambres en el pie, pantorrilla, el muslo o el glúteo que se produce durante el ejercicio, como al subir una cuesta empinada o un tramo de escaleras. Este dolor suele aparecer después de realizar la misma cantidad de ejercicio, se intensifica hasta que el ejercicio resulta imposible y se alivia con el reposo.
• Entumecimiento o debilidad en las piernas
• Falta de pulso o pulso débil en piernas o pies
• Calambres dolorosos en uno o los dos músculos de la cadera, los muslos o las pantorrillas después de hacer ciertas actividades, como caminar o subir escaleras
• Piel brillante en las piernas
• Cambios en el color de la piel en las piernas
• Crecimiento más lento de las uñas de los pies
• Llagas que no sanan en los dedos de los pies, en los pies o en las piernas
• Dolor cuando usas los brazos, como dolor y calambres cuando tejes, escribes o haces otras tareas manuales
• Disfunción eréctil
• Caída del vello o crecimiento lento del vello en las piernas
Factores de Riesgo para la Enfermedad Arterial Periférica
Existen múltiples factores de riesgo para el desarrollo de la EAP, incluyendo:
• Edad: Es el principal factor de riesgo para el desarrollo de EAP. En personas de 60-65 años su prevalencia es del 35 %. En aquellos de 70-75 años su prevalencia aumenta hasta un 70%.
• Tabaquismo: el tabaco está presente en el 80% de los casos de pacientes con EAP. La disfunción endotelial producida por la nicotina es uno de los principales factores de riesgo para el desarrollo y la progresión de la EAP.
• Diabetes mellitus: es un factor cualitativo y cuantitativo. Un aumento del 1 % de la hemoglobina glicosilada produce un incremento del 25 % de la enfermedad arterial periférica.
• Hipertensión: el riesgo de enfermedad arterial periférica es el doble en los pacientes con hipertensión arterial. La presión arterial produce disfunción arterial y aterosclerosis.
• Dislipidemia: Se ha demostrado que la elevación del colesterol total, colesterol LDL, triglicéridos y el descenso del colesterol HDL se relacionan con el desarrollo de EAP, su tratamiento reduce la progresión de la EAP y el desarrollo de isquemia grave.
• Obesidad: El exceso de peso aumenta el riesgo de desarrollar diabetesmellitus e hipertensión arterial, lo cual produce disfunción endotelial y formación de la placa de ateroma, lo cual aumento el riesgo de desarrollar EA.
• Historia familiar: la historia familiar de enfermedades cardiovasculares, aumentan el riesgo de padecer enfermedad cardiovascular y eso por consiguiente aumenta el riesgo de desarrollo de EAP.
Diagnóstico de la Enfermedad Arterial Periférica
El diagnóstico de la EAP incluye una evaluación de los síntomas, examen físico y pruebas específicas. Algunas de las pruebas más comunes incluyen:
• Índice Tobillo-Brazo (ITB): Una prueba simple y no invasiva que compara la presión arterial en el tobillo con la del brazo. Un ITB menor de 0.40 puede indicar EAP.
• Ultrasonido Doppler: es un tipo de ultrasonido que utiliza ondas sonoras para medir el flujo sanguíneo a través de las arterias.
• Angiografía: Un procedimiento que utiliza medio de contraste y rayos X, imágenes por resonancia magnética (IRM) o tomografías computarizadas (TC) para evaluar las arterias, presencia de placas de ateroma y estrechez de las arterias.
• Pruebas de Ejercicio: evalúan los síntomas y la función arterial durante la actividad física.
Tratamiento de la Enfermedad Arterial Periférica
El tratamiento de la EAP se centra en reducir los síntomas y prevenir la progresión de la enfermedad. Las opciones de tratamiento incluyen:
Cambios en el Estilo de Vida:
• No tabaquismo: es crucial para detener la progresión de la EAP.
• Ejercicio regular: caminar o hacer ejercicio de forma regular y de forma supervisada puede mejorar la circulación y los síntomas de maneranotable.
• Dieta saludable: esta dieta debe incluir verduras, frutas, frutos secos, judías, carne magra, pescado y cereales integrales. Se debe limitar la ingesta de alcohol, sodio, grasas saturadas y azucares refinadas.
Medicamentos:
Recuerda que estos medicamentos deben ser prescritos por el médico.
• Antiplaquetarios: medicamentos como la aspirina y clopidogrel ayudan a prevenir la formación de coágulos en los vasos sanguíneos.
• Estatinas: reducen los niveles de colesterol total y LDL. Estos medicamentos reducen el riesgo de infartos al miocardio y accidentes cerebrovasculares.
• Medicamentos antihipertensivos: el descontrol de la presión arterial aumenta la rigidez arterial y favorecen al flujo lento sanguíneo. Los medicamentos antihipertensivos disminuyen el riesgo de desarrollar enfermedad arterial periférica.
• Medicamentos para la Diabetes: los pacientes con diabetes mellitus deben tener un buen control de la glicemia, es importante mantener glucosa menor de 130 mg/dl.
• Medicamentos para el dolor de piernas: Existen dos medicamentos utilizados: cilostazol y pentoxifilina que diluye la sangre y ensanchan los vasos sanguíneos
Procedimientos y Cirugía:
– Angioplastia: sirve para el diagnóstico y tratamiento. Es un procedimiento que utiliza un globo o coloca un stent para abrir las arterias bloqueadas.
– Cirugía de Bypass: crear un desvío alrededor de la arteria bloqueada utilizando un vaso sanguíneo sano de otra parte del cuerpo.
-Terapia trombolítica: se puede administrar un medicamento para disolver el coágulo que obstruye una arteria afectada.
– Aterectomía: en este procedimiento se utiliza un catéter para llegar al sitio de la obstrucción y se despliega un bisturí o láser para remover la placa arterial.
Conclusión
La enfermedad arterial periférica es una condición grave que puede afectar significativamente la calidad de vida si no se maneja adecuadamente. La detección temprana y el tratamiento son cruciales para reducir los síntomas y prevenir complicaciones graves. Si experimentas síntomas de EAP o tienes factores de riesgo, consulta a un profesional de la salud para una evaluación adecuada.
